Thời kỳ sơ sinh được tính từ lúc sinh tới 30 ngày tuổi. Đây là giai đoạn chuyển tiếp vô cùng quan trọng, đòi hỏi trẻ phải thích nghi với cuộc sống bên ngoài tử cung. Những biến động trong thời kỳ này có ảnh hưởng lớn tới sự phát triển của trẻ về sau. Chính vì vậy, cần hiểu rõ các đặc điểm về sinh lý, bệnh lý của trẻ để có sự chăm sóc, nuôi dưỡng và điều trị đúng cách.

Cẩm nang chăm sóc trẻ sơ sinh gồm có:
- Đặc điểm sinh lý quan trọng của trẻ sơ sinh
- Cách chăm sóc trẻ sơ sinh
- Cách nuôi dưỡng trẻ sơ sinh
- Các bệnh lý thường gặp ở trẻ sơ sinh
1.Đặc điểm sinh lý quan trọng của trẻ sơ sinh
| Hệ cơ quan | Đặc điểm sinh lý |
| Hệ hộ hấp |
|
| Chức năng điều nhiệt |
|
| Chuyển hóa |
|
| Thần kinh |
|
| Thận |
|
| Gan |
|
| Tim mạch |
|
| Miễn dịch |
|
| Máu |
|
| Nội tiết |
|
2.Chăm sóc trẻ sơ sinh
Nguyên tắc chăm sóc trẻ sơ sinh:
- Đảm bảo điều kiện sạch, vô trùng tối đa có thể được
- Giữ ấm, đảm bảo nhiệt độ môi trường và thân nhiệt tối ưu
- Tận dụng tối đa nguồn sữa mẹ
- Thực hiện đủ các liệu pháp dự phòng thường quy
- Theo dõi sát các diễn biến để phát hiện và xử trí sớm các biểu hiện bệnh lý, nhất là với trẻ sơ sinh có nguy cơ cao.
Hướng dẫn chăm sóc cụ thể:
- Nếu điều kiện mẹ và bé ổn định, cho bé tiếp xúc mẹ và bú càng sớm càng tốt. Tốt nhất là trong vòng 30 phút sau sinh
- Nếu mẹ có HbsAg (+), tiêm phòng vacxin phòng bện Viêm gan B và huyết thanh chống viêm gan B trong vòng 12 giờ sau sinh.
- Thân nhiệt tối ưu cho trẻ khỏe mạnh là 36,5 độ tới 37,5 độ. Nhiệt độ môi trường tối ưu là 28-30 độ với trẻ đủ tháng và 30-33 độ với trẻ non tháng. Độ ẩm môi trường trung bình từ 30-60%.
- Cần đội mũ ấm cho trẻ để hạn chế mất nhiệt qua da đầu. Khi thân nhiệt ổn định có thể cho nằm nôi, quấn khăn ấm.
- Tư thế nằm: nên cho trẻ nằm nghiêng trong vài ngày đầu, sau đó cho trẻ nằm ngửa, trên một tấm nệm cứng, có lót một lớp vải mỏng. Một số trường hợp không được nằm ngửa như: trào ngược dạ dày thực quản, trẻ non tháng đang mắc bệnh hô hấp… Khi trẻ thức, thình thoảng nên cho trẻ nằm sấp để giúp vận động cơ cổ, cơ vai và hạn chế một số biến dạng hộp sọ.
- Tắm cho trẻ sơ sinh mỗi ngày, đồng thời thực hiện vệ sinh mắt, mũi, tai bằng nước muối sinh lý. Khi tắm phải thực hiện trong phòng kín, tránh gió lùa, vào thời gian ấm áp trong ngày. Có thể tắm bé từ giờ thứ 24 sau sinh.
Cách tắm cho trẻ sơ sinh:
Chuẩn bị:
- 01 chậu nước ấm 37 độ, 2 khăn lông lớn, tã, áo, mũ, bao tay – chân
- Tăm bông vô khuẩn, bông gòn vô trùng, nước muối sinh lý.
Tiến hành:
- Gội đầu với dầu gội, xả sạch rồi rửa mặt cho bé bằng nước sạch, lau khô.
- Làm ướt thân bé, thoa xà phòng (chú ý các nếp gấp) rồi xả 01 lần nước sạch (giữ khô rốn khi tắm)
- Đặt bé lên khăn bông, lau thật khô. Nhỏ mắt, ngoáy mũi bằng nước muối sinh lý, lau khô tai bằng tăm bông, chăm sóc rốn.
- Mặc áo, đeo bao tay – chân, đội mũ, quấn tã rồi quấn ấm bé bằng khăn lông khô.
- Thay tã ngay mỗi khi ướt hoặc dơ. Nên dùng tã bằng loại vải thấm tốt (cotton). Giặt sạch bằng xà phòng rồi phơi nắng và nên ủi lại mỗi khi sử dụng.
- Lau sạch kỹ hết nước tiểu, phân ở mông bé. Một cánh tay luồn phía sau đỡ đầu bé, bàn tay giữ eo bé.
- Quấn tã sạch, có thể lót thêm gạc mềm, không quấn quá chặt. Khi rốn chưa rụng, hay vẫn còn dỉ dịch thì quấn tã dưới rốn.
- Chăm sóc rốn: 1 lần/ngày sau khi tắm bé và khi rốn bị rây bẩn. Khi rốn nhiễm trùng thì cần chăm sóc nhiều lần trong ngày.
Cách chăm sóc rốn:
- Rửa tay kỹ bằng xà phòng và nước sạch
- Rửa rốn bằng nước muối sinh lý hay nước sạch. Lau khô lại bằng gòn vô trùng và tăm bông, chú ý các nếp sâu ở chân rốn.
- Để thoáng rốn (không dùng gạc và băng kín rốn) cũng không bôi bất cứ chất gì lên rốn
- Có thể tháo kẹp rốn sau giờ thứ 24 sau sinh
- Bình thường rốn có thể tiết dịch sinh lý (không hôi) rồi rụng từ 5-15 ngày sau sinh. Dịch sinh lý có thể tiết thêm 1 tuần sau đó.
- Các dấu hiệu của nhiễm trùng rốn: rỉ dịch hay máu hôi, da quanh chân rốn tấy đỏ. Dấu hiệu nhiễm trùng toàn thân trong giai đoạn muộn
- Cho trẻ tiếp xúc ánh nắng sớm, mỗi ngày khoảng 10-15 phút khi thời tiết ấm áp để tăng cường Vitamin D nội sinh, sát trùng da tự nhiên.
- Theo dõi cân nặng của trẻ mỗi ngày trong điều kiện cho phép, nhất là với trẻ bị bệnh lý hoặc nguy cơ cao. Theo dõi việc vệ sinh, bú sữa của trẻ, theo dõi tình trạng vàng da (nếu có) mỗi ngày.
3. Nuôi dưỡng
Nguyên tắc chung:
- Ưu tiên nuôi dưỡng qua đường tiêu hóa càng sớm càng tốt nếu không có chống chỉ định.
- Thứ tự ưu tiên: nuôi ăn qua đường tiêu hóa -> nuôi ăn tĩnh mạch một phần -> nuôi ăn tĩnh mạch toàn phần
- Sữa mẹ là thức ăn ưu tiên cho mọi đối tượng có thể dinh dưỡng qua đường tiêu hóa. Trừ một số trường hợp có chỉ định đặc biệt.
- Trẻ khỏe mạnh, đủ tháng nên được bú mẹ trong vòng 30 phút đầu tiên sau sinh.
- Thận trọng từng bước khi cho trẻ non tháng, đặc biệt trẻ rất nhẹ cân ăn qua đường tiêu hóa do nguy cơ viêm ruột hoại tử cao.
- Cần có sự theo dõi sát hiệu quả của dinh dưỡng. Nhất là với trẻ có nguy cơ cao.
Lợi ích khi nuôi con bằng sữa mẹ:
- Sữa mẹ có nhiều kháng thể, bạch cầu và thành phần Carbohydrat giúp cơ thể chống lại siêu vi, virus, ký sinh trùng. Giúp cải thiện chức năng của hệ thống miễn dịch
- Cải thiện chức năng dinh dưỡng và phát triển nhờ đặc tính dễ tiêu hóa.
- Hạn chế nguy cơ bị béo phì khi trưởng thành
- Giảm tần suất các bệnh lý mãn tính như tiểu đường, viêm ruột, dị ứng, ung thư, …
- Tác động mạnh mẽ nên sự phát triển trí tuệ, nhận thức do các thành phần acid béo không no chuỗi dài trong sữa mẹ.
- Tăng cường sự gắn bó mẹ con, cho trẻ cảm giác an toàn, được chở che.
- Giảm chi phí do việc nuôi trẻ bằng sữa công thức, giảm chi phí cho việc thăm khám khi trẻ bị bệnh
- Giúp mẹ tống xuất nhau nhanh, giảm mất máu, tử cung co hồi sau sinh nhanh. Giảm nguy cơ ung thư vú, buồng trứng ở mẹ sau này.
Không nên cho trẻ bú mẹ khi:
- Mẹ mắc bệnh truyền nhiễm, lao tiến triển, HIV, nhiễm trùng cấp nặng, viêm gan B mà đầu vú đang bị nứt rỉ dịch…
- Mẹ mắc bệnh mãn tính: ung thư, suy tim, suy thận nặng…
- Mẹ đang dùng thuốc có thể bài tiết qua sữa mà gây độc đối với trẻ.
Hướng dẫn cho con bú
Tiêu chí ngậm bắt vú đúng:
- Cằm chạm vú mẹ
- Miệng há rộng
- Môi dưới đưa ra ngoài
- Quầng vú thấy bên trên nhiều hơn bên dưới
Tư thế mẹ khi cho con bú:
- Mẹ ở tư thế thoải mái nhất
- Giữ đầu bé ở vị trí thẳng hàng với thân bé
- Nâng đỡ được toàn bộ thân trẻ
- Bụng bé áp sát vào bụng mẹ
- Miệng bé hướng về vú mẹ
Đánh giá bú hiệu quả:
- Bú chậm, sâu, thỉnh thoảng nghỉ. Tự động bỏ bú khi no
- Thời gian bú khoảng 15-20 phút
- Sau bú ngủ 2-4 giờ
- Tăng cân đủ 20-30gam/ngày
>> Xem thêm: Hướng dẫn cho con bú đúng cách
4. Các bệnh lý thường gặp
4.1 Hội chứng suy hô hấp ở trẻ sơ sinh
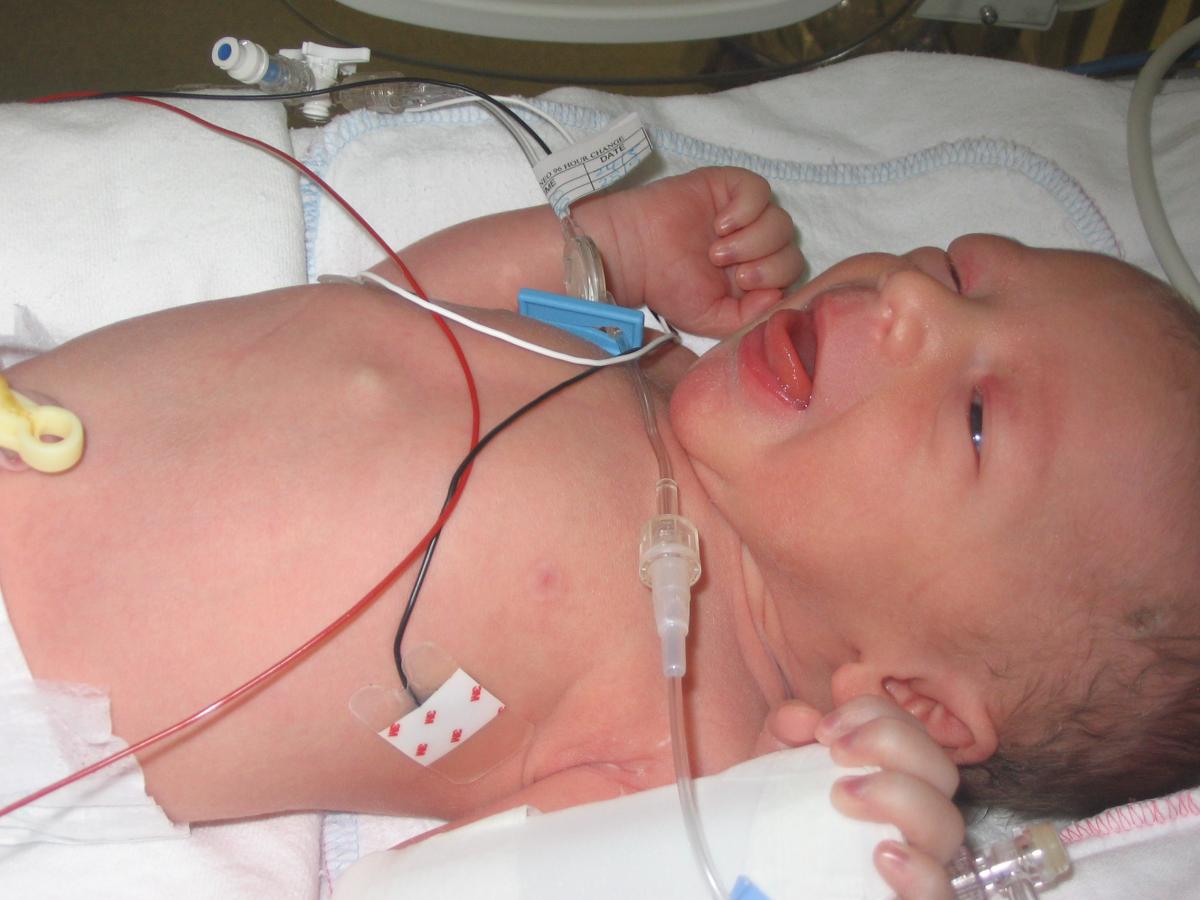
Cần theo dõi kỹ nhịp thở của trẻ để phát hiện sớm suy hô hấp ở trẻ sơ sinh
Suy hô hấp là hội chứng rất thường gặp ở trẻ sơ sinh, nhất là trong những ngày đầu sau sinh. Khi được chuyển từ tử cung ra ngoài, không còn phụ thuộc vào mẹ, trẻ cần tự thích nghi với cuộc sống bên ngoài, tự cung cấp dưỡng khí bằng phổi của mình. Đây là điều kiện tối cần để đảm bảo sự tồn tại của trẻ.
Thời gian thích nghi của trẻ bắt đầu từ vài phút tới vài ngày sau sinh. Đa số các bộ phận hoạt động và hoàn chỉnh trong vòng 28 ngày sau sinh. Đây là thời kỳ có tỷ lệ tử vong cao nhất ở trẻ em, chiếm gần 70% tổng số tử vong của trẻ dưới 1 tuổi.
Suy hô hấp là tình trạng rối loạn khả năng trao đổi khí giữa phế nang và mao mạch dẫn tới giảm Oxy và tăng CO2 trong máu động mạch. Hội chứng này nói lên sự không thích nghi của bộ máy hô hấp, nó có thể xảy ra sau vài phút, vài giờ hay vài ngày sau sinh. Do đó, cần theo dõi nhịp thở của trẻ ít nhất trong vòng 7 ngày sau sinh để kịp thời phát hiện mọi dấu hiệu của suy hô hấp.
Dấu hiệu suy hô hấp:
- Thay đổi nhịp thở: nhịp thở tăng >60 lần/phút hoặc giảm < 30 lần/phút. Bình thường, nhịp thở của trẻ sơ sinh cần ổn định ở 40-60 lần/phút sau 24h đầu sau sinh. Nếu sau 24h mà nhịp thở vẫn dao động lớn thì khả năng thích nghi của trẻ với môi trường bên ngoài thấp. Tiên lượng xấu.
- Dấu hiệu phản ứng: phập phồng cánh mũi, rút lõm, rên rỉ
- Biểu hiện xanh tím: xanh tím da ở quanh môi, đầu chi hoặc toàn thân. Đây là dấu hiệu nặng. Do đó cần theo dõi kỹ nhịp thở của trẻ để phát hiện sớm và có biện pháp hỗ trợ nhanh chóng, kịp thời.
Nguyên nhân:
- 80% các trường hợp suy hô hấp ở trẻ sơ sinh do các nguyên nhân như: bệnh màng trong, có cơn khó thở nhanh thoáng qua, hít phải nước ối phân su; viêm phổi sơ sinh.
- 20% các trường hợp còn lại có nguyên nhân từ: tràn dịch màng phổi, thiểu sản phổi, bệnh tim, tổn thương thần kinh cơ hoành, yếu cơ, hạ đường huyết, toan chuyển hóa, hạ thân nhiệt; mẹ dùng thuốc ngủ, thuốc mê…
Phòng tránh suy hô hấp:
- Biện pháp đơn giản và hiệu quả để phòng bệnh là nâng cao mức sống cho sản phụ ngay từ khi mang thai. Thực hiện chế độ ăn uống, làm việc nghỉ ngơi điều độ để giảm thiểu xuất hiện các yếu tố nguy cơ cho thai kỳ: tiểu đường, nhiễm trùng trong thời gian mang thai… Đồng thời giữ vệ sinh sạch sẽ môi trường sống, trong ăn uống, sinh hoạt hàng ngày.
4.2 Thay đổi thân nhiệt trẻ sơ sinh
Ngay sau thời khắc sinh nở là lúc trẻ sơ sinh rời khỏi môi trường cơ thể ấm cúng và ổn định của mẹ để tiếp xúc với môi trường khắc nghiệt bên ngoài. Trong khi đó trẻ sơ sinh, đặc biệt là trẻ sinh non chức năng điều hòa thân nhiệt còn kém nên khi nhiệt độ của môi trường thay đổi vượt quá khả năng cơ thể tự điều chỉnh thì trẻ có thể bị sốt (tăng thân nhiệt) hoặc hạ thân nhiệt.
Thân nhiệt bình thường của trẻ sơ sinh dao động từ 36,5 đến 37,40C. Tăng thân nhiệt hay hạ thân nhiệt nếu không được xử trí kịp thời sẽ dẫn tới hậu quả khôn lường.
Xem chi tiết: Cách ổn định thân nhiệt ở trẻ sơ sinh
| Hạ thân nhiệt: | Tăng thân nhiệt | |
| Nguyên nhân |
|
|
| Dấu hiệu nhận biết |
|
|
| Xử lý cơ bản |
|
|
| Dự phòng |
Ngăn chặn tăng hoặc hạ thân nhiệt là biện pháp dễ dàng hơn nhiều so với việc giải quyết hậu quả của nó gây ra. |
|
4.3 Vàng da sơ sinh

Cần quan sát toàn thân của trẻ ở nơi sáng để phát hiện trẻ sơ sinh bị vàng da
Vàng da sơ sinh là triệu chứng thường gặp ở trẻ do nhiều nguyên nhân gây nên. Hồng cầu của trẻ sơ sinh bị vỡ phóng thích một lượng lớn chất Bilirubin có sắc tố vàng (Vàng da khi lượng Bilirubin tăng > 120 µmol/l (>7mg/dl) trong máu trẻ sơ sinh). Chính sự gia tăng của chất này làm da có màu vàng.
Chứng vàng da dễ dàng nhận biết bằng mắt thường ở nơi có đủ ánh sáng tự nhiên. Vì vậy hàng ngày mẹ cần quan sát toàn thân của trẻ ở nơi sáng. Trong trường hợp khó nhận biết (da trẻ đỏ hoặc đen) có thể ấn nhẹ ngón tay cái lên da trẻ vài giây, sau đó buông ra, nếu trẻ bị vàng da nơi ấn sẽ có màu vàng rõ rệt.
>> Xem thêm: Các loại vàng da sơ sinh
Có 2 loại vàng da: vàng da sinh lý và vàng da bệnh lý:
| Vàng da sinh lý: | Vàng da bệnh lý: | |
| Đặc điểm: |
|
|
| Nguyên nhân: | Trẻ sơ sinh có lượng lớn tế bào hồng cầu, các tế bào này thường xuyên bị phá vỡ và thay mới. Khi tế bào hồng cầu bị phá vỡ sẽ giải phóng ra Bilirubin, một chất có màu vàng. Trong khi đó, gan của bé lại chưa đủ trưởng thành để lọc bỏ hết Bilirubin khỏi máu. Sự tích tụ Bilirubin đủ lớn sẽ gây nên vàng da ở trẻ. |
|
| Tiến triển: | Khi bé được khoảng 2 tuần tuổi, gan đã phát triển đầy đủ hơn và đủ sức xử lý Bilirubin nên bệnh vàng da sẽ tự khỏi mà không gây ra bất kỳ nguy hiểm nào. | Nếu không phát hiện và điều trị vàng da bệnh lý kịp thời thì có thể xảy ra biến chứng nhiễm độc thần kinh (còn gọi là vàng da nhân) do Bilirubin gián tiếp thấm vào não, hậu quả là trẻ sẽ bị tử vong hoặc bị bại não suốt đời |
| Phòng bệnh |
|
|
Dựa vào thời gian xuất hiện vàng da, vị trí vàng da và cân nặng của trẻ để phân loại mức độ vàng da.
| Ngày tuổi | Vị trí vàng da | Mức độ | Thái độ xử trí |
| Ngày 1 | Bất cứ vị trí nào | Vàng da nặng | Đưa trẻ tới ngay cơ sở y tế |
| Ngày 2 | Cánh tay và cẳng chân | Vàng da nặng | |
| Ngày 3 | Bàn tay và chân | Vàng da nặng |
Trẻ sơ sinh cơ thể còn rất yếu ớt và nhạy cảm. Do đó, chăm sóc trẻ sơ sinh đòi hỏi mẹ và toàn thể gia đình cần hết sức lưu ý và thận trọng. Hy vọng các thông tin trên đây có thể giúp bạn chăm sóc tốt nhất cho trẻ sơ sinh, giúp trẻ phát triển khỏe mạnh cả về thể chất và trí tuệ.
Theo:
- TS. Hoàng Trọng Kim – Giáo trình Nhi Khoa, tập 2 – Nhà xuất bản Y học
- Nhóm tác giả Trung tâm chăm sóc và điều trị Sơ sinh – Bệnh viện Phụ sản Trung Ương (BSCK II. Nguyễn Ngọc Lợi, TS. Lê Minh Trác, ThS. Trần DIệu Linh, BS. Đinh Phương Anh)
Procarevn .vn tổng hợp